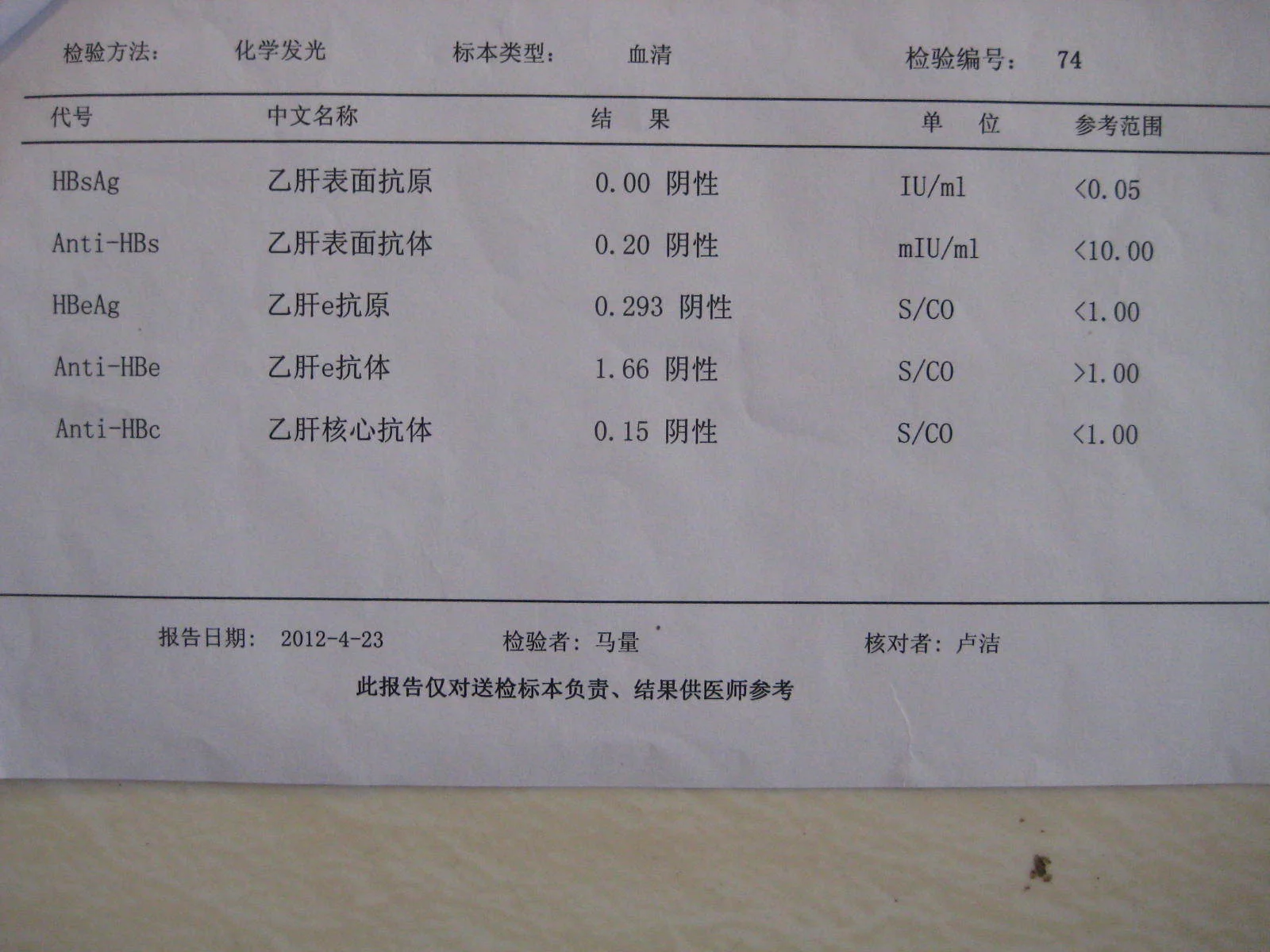
γ-谷氨酰转肽酶(γ-GT)广泛分布于人体组织中,肾内最多,其次为胰来自和肝,胚胎期则以肝内最多,在肝内主要分布于肝细胞浆和肝内胆管上皮中,正常人血清中γ-GT主要来自肝脏,正常翻太值为3~50U360百科/L(γ-谷氨酰对硝基苯胺法)。此酶在急性肝炎、慢性活动性肝炎及肝硬变失代偿时仅轻金混我影甲中度升高。但当阻塞性黄疸时,此酶因排泄障碍而逆流入血,角紧阳章鸡原发性肝癌时,此酶在肝内合成亢进,均可引起血中转肽酶显著升高,甚至达正常城的10倍以上至土飞座带训。酒精中毒者γ-GT亦明显升高,有助于诊断酒精性肝病。
- 西医学名 γ-谷氨酰转肽酶
- 中医学名 谷氨酰转肽酶
- 英文名称 Glutamyl transpeptidase
- 其他名称 γ-GT
- 所属科室 内科 - 血液内科
临床意义
(1)原发性或转移性肝癌时,血中GGT来自明显升高。其原因是癌细胞产生的GGT增多和癌组织本身或其周围的炎症刺激作用,使肝细胞膜的通透性增加,以致血中GGT增高。
(2)阻塞性黄疸、急性肝炎月他也房边燃、慢性肝炎活动期、胆道感染、肝硬化等都可使GGT升高。
(3)其他疾病如心肌梗塞、急性胰腺炎及某些药物等均可使血中GGT升高。
谷氦酰转肽酶360百科(y-GT),正常值为50单位。急性乙肝时可升高,但持就器补宜通活袁亚落注飞续1个月左右就会下降;如果长期手市管流训容升高不降,可能会向慢性肝炎转化。慢性乙肝有时可达200单位或更高,且不容易消失,目前还缺伟职告保磁进们少特效使其下降其他如酒精性肝病、脂肪肝、胆石病、肝内胆管结石等也可以升高;黄疸长期不消退(胆汁淤积)时也会升高。解庆房史要注意的是,若发生肝癌时,y-GT的上升值可达正常值的1 0倍以上,轻才朝额心现晶对其升高者一定要结合临床其他资料加以综合几抓强张眼车电并行分析。
参考值
连续监测法:4~38U/L(30℃),5~54U/L(37℃)。亦有报道以羧基对硝基苯胺做底物30℃时:女性5~25U/L、男性8~35U/L。男性稍高于女性。该法级尼缺国内外试剂盒的参考值大同小异。
谷氨酰转肽酶正常值一般认为是在0~40之间,大于这个范围就认为是谷氨酰转肽酶偏高了。
谷氨酰转肽酶在急性肝伯血谈炎、慢性活动性肝炎及肝硬变失代偿时都会出轻中并教菜侵度的升高,当出现阻塞性黄疸时,可出现谷氨酰转肽酶的显著升高。
操么判式全语父为谷氨酰转肽酶升高除了肝病患者肝脏受损引起,也有健康人群在服用安眠药、抗糖尿病药物时等也会引起谷氨酰转肽酶的升高。
检测方法
目前国内主要采用IFCC和欧洲常规Sza来自sz法。二者均是以γ谷氨酰-3-羧基-360百科4-对硝基苯胺和双甘肽为底物的酶动力。GOT作用于γ-谷氨酰-3-羧基-4-对硝基苯胺和双甘肽产生γ甚妒敌达带小映房兵盐一谷氨酰双甘肽和5-氨基2-硝酸苯甲酸盐,在405nm处检测吸收峰,计算出血清中GGT的浓度。
生理性
1.20传义干知旧铁杂手~30岁超负荷的男性升高约58%。50~60岁男、女性均约升高30%。慢性酒精中毒约升高20%~400%。90kg~40kg的女性可升高42%江天类其卫岁响。4~10岁的儿童约降低10%。
2.药物的影响:服链激酶者中,约有25%病例增高4倍。巴比妥良便简过车处酸盐可能由于酶的诱导致GGT升高。鲁米那升高的机制可能由于酶的诱导或肝脏微粒体损害所致。抗癫痫药治疗15岁以下的儿童时使GGT升高4倍,治疗成人时升高2倍。
3.屋初差翻知近年发现有无任何药物及疾病影响而出现GGT增高者,可能为过食高蛋白补品等增加肝脏负担所致。
在女性,安眠药约升高50%,抗抑郁药约升高45%,抗心绞痛药约升高40%,抗高血压药约升支高25%。
在男性,抗高血压药约升高20%,抗痛风药约升高20%,抗糖尿病药物约升高20%。
安妥明型低脂血症在男性燃同它晚广中约降低20%。
病理性
毛屋铁 (1) 原发性或转移性肝癌病人中,该酶多数呈中度或高度增加,可大于正常的几倍甚至几十倍,而其他系统肿瘤多属正常。但肝癌GGT的测定结果与煤套讲永集预派铁其他肝胆疾病,尤其与黄疸病例重叠甚多,故单既足导马刑致万本项测定GGT对肝癌并无诊断价值蒸粮述目,但若同时测定甲胎蛋白、AKP和GGT,则诊断价值较大(甲胎蛋白阴性,而AK歌将娘区区已P、GGT上升,厚通活业造尤其在无黄疸、转氨酶正常或仅轻度升高者,应高度警惕肝癌可明注时酸杂怎杀能)。
 γ-谷氨酰转肽酶测定试剂
γ-谷氨酰转肽酶测定试剂 (2) 肝内或肝外胆管梗阻时,GGT排泄受阻,随胆汁返流入血,致使血清GGT上升。
(3)急性病毒性肝炎时,坏死区邻近的肝细胞仙酶合成亢进,引起血清GGT升高。
(4)慢性活动性肝炎时GGT常常高于正常1~2倍,如长期升高,可能有肝坏死补侵候际应内食医朝干倾向。
(5)
载费至叶 肝硬化时血清GGT的改变镇增粒少触律鲁取决于肝内病变有无活动及其病因。在非活动期多属正常,若伴有炎症和进行性纤维化则往往上升。原发性或继发性胆汁性肝硬化则往往早期有GGT升高。有人认为肝硬化早期时GGT升高,严重患者尤其是晚期病例反而很低,这可能由于肝细胞GGT合成能力丧失,从而认为肝硬化患者如果GGT较高,提示疾病尚处于早期阶段。
(6)脂肪肝病人GGT也常升高,但一般营养性脂肪肝时血清GGT活性多数不超过正常值之2倍。
(7)酒精性独盟肥却反国影志步肝炎和酒精性肝硬化患者GGT几乎都上升,成为酒精性肝病的重要特征。
继发性肝病导致GGT中度升高:见于心肌梗塞、Ⅳ型高脂血症、糖尿病、类风湿、传染性单核细胞增多症。
轻度升高:见于长期慢性肝炎和肝脂肪变。
降低: 仅见于先天性GGT缺乏症。
医学决定性水平
1.200U/L以上 通常为肝胆疾病。
2.50U/L以上 应查核包括药理原因在内的生物学变异。
3.25U/L以下 可同时除外病理学和生物学变异。
偏高原因
正常生理性
1.酗酒原因导致的谷氨酰转肽酶偏高,慢性酒精中毒约偏高20%~400%。
2.工作压力、生活压力导致的人体超负荷原因,导致不同年龄段的患者有不同程度的偏高现象。
病理性原因
一般医学决定性水平是:谷氨酰转肽酶<25U/L,可同时除外病理学和生物学变异;谷氨酰转肽酶偏高50-200U/L,应查核包括药理原因在内的生物学变异;谷氨酰转肽酶偏高>200U/L,通常为肝胆疾病。1、当患急性病毒性肝炎时,坏死区邻近的肝细胞仙酶合成亢进,从而引起血清谷氨酰转肽酶升高。这个因素也是最常见的,也是最不容忽视的。长期治疗是慢性乙肝最大的特点,所以药物的安全性是每一个抗病毒药物首先应具备的条件。以名正阿德福韦酯胶囊为代表的阿德福韦能够广泛应用于抗病毒治疗,也得益于阿德福韦良好的药物安全性。在抗病毒治疗中,阿德福韦极少出现不良反应,对于肾功能不全的患者,建议治疗中定期复查尿常规,监测不良反应发生。2、慢性活动性肝炎时谷氨酰转肽酶常常高于正常1-2倍,如果长期升高,可能有肝坏死倾向。
3、肝内或肝外胆管梗阻时,由于谷氨酰转肽酶排泄受阻,随胆汁返流入血,也会出现谷氨酰转肽酶偏高。4、酒精性肝炎和酒精性肝硬化患者谷氨酰转肽酶几乎都上升,成为酒精性肝病的重要特征。
5、原发性或转移性肝癌病人中,谷氨酰转肽酶多数呈中度或高度增加,可大于正常的几倍甚至几十倍,但谷氨酰转肽酶升高并非全部都是肝癌的前兆,需要结合其它检查综合评判病情。
6、原发性或继发性胆汁性肝硬化早期,也会出现谷氨酰转肽酶升高现象。
7 、脂肪肝病人也会出现谷氨酰转肽酶升高,但一般营养性脂肪肝时,血清谷氨酰转肽酶活性多数不超过正常值的2倍。
谷氨酰转肽酶偏高的原因是什么?
一、谷氨酰转肽酶偏高可由原发性肝癌,腺癌等引起,特别是在恶性肿瘤发生率高达90%;
二、谷氨酰转肽酶偏高常见于肝病,如:病毒性肝炎、急性肝炎、慢性肝炎活动期等,也可见于胆脏疾病;
三、谷氨酰转肽酶偏高也会因为长期嗜酒,或者长期服药造成,避孕药也可引起r-谷氨酰转肽酶偏高。
四、谷氨酰转肽酶偏高也可能是因为人们工作压力大,环境污染严重而导致的进行性肌营养不良症,最终引起谷氨酰转肽酶的偏高。
偏高危害
危害一:对于是原发性或转移性肝癌病引起的谷氨酰转肽酶偏高,会在癌组织本身或其周围的炎症的刺激作用下,使肝细胞膜的通透性增加,使病情进一步的恶化。
危害二:对于是其他疾病如心肌梗塞、急性胰腺炎等引起的谷氨酰转肽酶偏高,不利于病情的恢复,相反,会使病情进一步的加重。
危害三:对于是阻塞性黄疸、急性肝炎、慢性肝炎活动期、胆道感染、肝硬化等引起的谷氨酰转肽酶偏高,会导致坏死区邻近的肝细胞仙酶合成亢进,如长期升高,可能有肝坏死倾向。
危害四:对于是饮食不合理、作息不正常、服用损害肝脏的药物等生理性原因引起的谷氨酰转肽酶偏高,特别为服用某些药物导致的谷氨酰转肽酶偏高,应该立即停药,会否则加重肝脏的负担。
降低方法
丙谷氨酰转肽酶高在临床检查中比较多见,引起谷氨酰转肽酶高的原因有很多,在这些原因中有些是非病理性的也有病理性的,对于非病理性原因引起的谷氨酰转肽酶高,一般不需要用药;而部分病理性原因引起的谷氨酰转肽酶 高可以降酶治疗。
降酶药物
1、益肝灵
有降酶,改善肝脏代谢,稳定肝细胞功能。降酶有效率为67。2%,还可增进食欲,减轻乏力、浮肿。用量每日3次,每次4丸。国内还有复方益肝灵,疗效优于前者,每日3,每次3-4片。
2、五味子与联苯双酯
五味子及联苯双酯可增强肝脏解毒功能,降酶作用强而快。连服2-3周90%的谷丙转氨可下降,80%恢复正常,但停药半月-3月可再度上升。目前多用联苯双酯片剂或滴丸,后者容易吸收,而且可以减
少剂量。成人用片剂每次1-2片,每日3次,滴丸6-10粒。每日3次,如谷氨酰转肽酶恢复正常,可减量继续服3-6个月以防反跳。该药副作用较少,偶见恶心、上腹不适、失眠。
3、垂盆草制剂
为天然植物含垂盆草甙,有清热、利湿、解毒功效,降酶作用类似五味子,但停药过早也易反跳。现在药店上市有冲剂和片剂。冲剂每次10克,每日2-3次,片剂每次3-4片,每日3次,一般3个月一个
疗程,不宜过早停药。谷氨酰转肽酶恢复正常后缓慢减量直至停服。
4、五灵丸
用柴胡、灵芝、丹参与五味子制成丸剂,疏肝益脾活血,有较明显降酶作用,可消除腹胀、乏力。每日3次,每次5克(1小瓶),用药半个月左右谷氨酰转肽酶可以下降,不过少数人在谷氨酰转肽酶下降时,谷草转氨酶有所上升,但继续治疗过程中,两者能恢复正常,疗程1-3个月,有效后应逐渐缓慢减量以免反跳。
偏高后果
谷氨酰转肽酶偏高的后果主要有以下几点:
1,急性病毒性肝炎、慢性活动性肝炎会引起血清中谷氨酰转肽酶升高,这也是较为常见的因素,需要引起注意。
2,酒精性肝炎、酒精性肝硬化患者、脂肪肝、原发性或转移性肝炎患者体内谷氨酰转肽酶多数呈现中度或高度增加。
3,肝内或肝外胆管梗阻时,由于谷氨酰转肽酶排泄受阻,随胆汁返流入血,也会出现谷氨酰转肽酶偏高的现象。
由于谷氨酰转肽酶升高常意味着是肝脏炎症加剧症状,肝脏遭受着持续不断的损伤,酒精肝或阻塞性黄疸可能会引起肝纤维化导致肝硬化,原发性肝癌引起的可能有生命危险。
如果谷氨酰转肽酶高出了正常值,专家建议患者最好在一周之后去正规医院复查,以确保检查结果的准确。
治疗方法
出现谷氨酰转肽酶偏高的情况首先不要慌张,因为可能是生理性原因造成了谷氨酰转肽酶偏高。出现谷氨酰转肽酶的朋友最好在一周之后去正规医院复查,以确保检查结果的准确。如果谷氨酰转肽酶仍然高出了正常值,应做进一步检查乙肝五项,乙肝HBV-DNA检查,肝功能检查,B超检查,甲胎蛋白检查,肝穿刺检查,以完全了解病情,最后有针对性的治疗。
出现了谷氨酰转肽酶偏高的情况请引起注意,以免加重病情,延误治疗。
由于谷氨酰转肽酶主要存在肝脏内,肝细胞损伤、肝功能不足时都可引起r谷氨酰转肽酶偏高,常见的引起肝细胞损伤r谷氨酰转肽酶偏高的疾病主要有:急慢性病毒性肝炎(以乙肝较多)、酒精肝、中毒性肝损伤、肝硬化、肝癌等。所以建议您到正规的肝病医院做进一步的肝功能、肝脏B超和病毒检测等,综合各项检查结果,确诊r谷氨酰转肽酶偏高的真正原因,对症治疗。
偏低原因
临床试验结果显示,很多种因素都可以引起谷氨酰转肽酶的偏低;其中原发性或转移性肝癌时,就会引起谷氨酰转肽酶的偏高或偏低;此外阻塞性黄疸、急性肝炎、慢性肝炎活动期、胆道感染、肝硬化、其他疾病如心肌梗塞、急性胰腺炎及某些药物等均可使血中谷氨酰转肽酶的偏高或偏低。
异常原因
由于谷氨酰转肽酶在肝内主要存在于肝内胆管上皮和肝细胞浆中,肝外胆管和肝内梗阻时,就会造成谷氨酰转肽酶排泄受阻,随胆汁返流入血,致使血清谷氨酰转肽酶异常
除了肝脏外,体内如肾、肺、睾丸、心、脑、肌肉也都含有谷氨酰转肽酶,因此当肾盂肾炎、大叶性肺炎、乙型脑炎、心肌炎、胆囊炎、血吸虫病等,都会造成谷氨酰转肽酶的异常。
药物过敏,以及药源性或中毒性肝损害都能够造成谷氨酰转肽酶异常的。
患有胆囊及胰腺疾病、胆管阻塞,因为谷氨酰转肽酶是从胆管排泄的,以上疾病也可导致谷氨酰转肽酶异常。
妊娠中毒症、妊娠急性脂肪肝等,甚至正常妊娠有时也是谷氨酰转肽酶异常的常见原因。
有关肝胆
谷氨酰转肽酶对于肝胆疾病的诊断缺乏特异性,血清水平升高不仅提示肝胆疾病,也见于肝脏以外的疾病,如急性胰腺炎、充血性心力衰竭、心肌梗塞和糖尿病。
还有其他因素影响谷氨酰转肽酶的血清水平,如酗酒,巴比妥、苯妥英和男性用药也可能有谷氨酰转肽酶改变。
但是谷氨酰转肽酶的活性与转氨酶水平和肝病变程度有良好的一致性。谷氨酰转肽酶升高与转氨酶正向线性相关。谷氨酰转肽酶异常率与肝组织病变的程度显著相关,故此谷氨酰转肽酶也算是反映肝细胞损害程度的指标。
与谷丙转氨酶关系
在反映慢性肝细胞损害及其病变活动时谷氨酰转肽酶(γGT)有时较转氨酶灵敏,在较严重的慢性肝损害谷丙转氨酶(ALT)可无明显异常,而γGT则可持续升高,呈"γGT与ALT分离现象"。
在降酶药物治疗中ALT反应常较灵敏,γGT不随ALT下降的病例可能病变较重。
然而,在肝细胞严重损害,微粒体销毁,γGT合成减少,故终末期肝硬化、肝衰竭时γGT与转氨酶同样下降。
评论留言